Mises à jour – 21 novembre 2022
De nombreuses régions du Canada (sinon la plupart, voire toutes) font face à des pressions importantes sur leur système de santé en raison de l’augmentation des infections respiratoires virales :
- La COVID-19 continue de circuler à des niveaux assez élevés partout au pays. Bien qu’il n’y ait pas eu d’augmentation correspondante du nombre d’hospitalisations ou de décès (probablement en raison du niveau élevé d’immunité de la population associé à la vaccination ou à une infection récente), l’émergence de nouvelles souches (telles que BQ.1 et BQ.1.1) pourrait changer la donne, car elles sont associées à des niveaux encore plus élevés de transmissibilité et d’échappement immunitaire par rapport à la souche actuellement prédominante (BA.5).
- La grippe a atteint des taux épidémiques plus tôt dans la saison que d’habitude et le nombre de cas est assez élevé (au Canada, la grippe est qualifiée d’épidémique lorsque les taux de positivité des tests dépassent 5 %. Cela se produit généralement chaque automne, mais pas au cours des deux dernières années, probablement en raison des mesures pour limiter la propagation de la COVID-19 qui étaient en place). Comme cela a toujours été le cas avec la grippe, il existe un risque plus élevé de conséquences cliniques graves (symptômes sévères, hospitalisation, décès) associées à des facteurs tels que l’âge, les comorbidités, l’immunosuppression, et certains facteurs sociaux et économiques.
- Les infections à VRS (virus respiratoire syncytial) ont atteint des taux beaucoup plus élevés que la norme historique. Le VRS peut infecter des personnes de tous âges, et les taux d’infection atteignent généralement un pic en automne. Chez la plupart des adultes et des enfants plus âgés, l’infection à VRS entraîne des symptômes ressemblant à ceux d’un rhume. Toutefois, chez les jeunes enfants, des symptômes plus graves peuvent apparaître, comme la laryngotrachéobronchite (croup) ou la respiration sifflante, qui peuvent conduire à des visites aux urgences ou à une hospitalisation. Le VRS peut se transmettre des adultes aux enfants, ce qui en fait un virus préoccupant pour l’ensemble de la communauté. L’une des théories expliquant l’augmentation importante du nombre de cas par rapport à la moyenne est qu’au cours des deux dernières saisons d’automne, la circulation du VRS a été très faible (probablement en raison des restrictions et des mesures pour limiter la propagation de la COVID-19), de sorte que les jeunes enfants qui auraient normalement été exposés au VRS dans les dernières années le sont tous en même temps cette année.)
La recrudescence des infections respiratoires virales s’inscrit également dans le contexte d’autres préoccupations que nous avons relevées précédemment, notamment :
- Changements dans les directives de santé publique : Comme vous le savez, le Québec (et d’autres provinces) a modifié les exigences en matière d’isolement, ce qui soulève des inquiétudes quant au fait que les personnes infectées sont moins susceptibles de rester à la maison lorsqu’elles sont malades et risquent davantage de se rendre au travail ou dans d’autres espaces publics (augmentant ainsi la transmission des infections dans la communauté).
- Taux de vaccination sous-optimal : La proportion de Canadiens qui sont restés à jour dans leur vaccination contre la COVID-19 a diminué au fil du temps. Ce fait est particulièrement préoccupant à la lumière du point suivant.
- Diminution de l’efficacité de la réponse immunitaire dans le temps dans la population (plus le temps écoulé depuis la dernière vaccination ou infection augmente, plus la protection contre l’infection diminue [toutefois, la protection contre les conséquences graves diminue plus lentement]).
Mises à jour – 16 novembre 2022
Comme vous l’aurez entendu dans les médias, le Canada connaît actuellement une augmentation précoce des cas de virus respiratoire (VRS), les hospitalisations pédiatriques pour VRS n’ayant jamais été aussi élevées. Cet afflux coïncide avec le début de la saison de la grippe et une augmentation de la transmission de la COVID-19 dans ce que les responsables de la santé appellent la « triple menace » ou tiercé. Il y a beaucoup de virus pour vous et / ou votre enfant à attraper. Bien qu’il s’agisse d’une conversation distrayante, en particulier à l’approche de l’hiver et de la saison des vacances:
IL EST FORTEMENT RECOMMANDÉ DE PORTER UN MASQUE LORSQUE VOUS TRAVAILLEZ OU VOYAGEZ ET SURTOUT À PROXIMITÉ DES AUTRES.
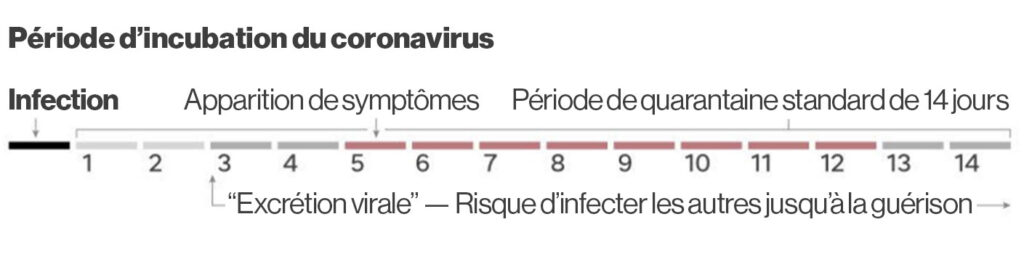
L’administratrice en chef de la santé publique du Canada, Theresa Tam, a indiqué que les cas de VRS et de grippe ont maintenant dépassé les niveaux saisonniers. Les données fédérales montrent qu’il y a près de 300 décès liés à la COVID-19 par semaine et que plus de 6 000 lits d’hôpitaux sont occupés quotidiennement par des patients atteints de la COVID-19 au Canada. N’oubliez pas que la période d’incubation du virus Covid est généralement beaucoup plus longue que celle du VRS ou du virus de la grippe. Les symptômes apparaissent généralement dans les trois à sept jours suivant l’exposition, mais cela peut prendre jusqu’à 14 jours.
- Tenez-vous au courant de vos vaccins contre la COVID-19. En général (pour la plupart des personnes en âge de travailler), cela signifie obtenir un rappel si plus de 6 mois se sont écoulés depuis votre dernière dose de vaccin ou infection.
- Faites-vous vacciner contre la grippe. Vous pouvez vous faire vacciner contre la grippe en même temps que votre rappel COVID.
- Restez à la maison si vous êtes malade et consultez la santé des employés pour savoir quand vous pouvez retourner au travail. Continuez à porter un masque bien ajusté lorsque vous êtes à l’intérieur avec d’autres personnes jusqu’à ce qu’au moins 10 jours se soient écoulés depuis l’apparition de vos symptômes.
- Il est fortement recommandé de porter un masque dans les espaces publics intérieurs (y compris le lieu de travail) pour vous protéger contre l’infection par la COVID, la grippe et d’autres virus respiratoires. Le port d’un masque améliorera votre protection même si personne d’autre autour de vous ne porte de masque.
- Lavez-vous et/ou désinfectez vos mains avant de toucher des zones de votre visage et avant de manger.
- Si vous êtes immunodéprimé, si vous avez des problèmes de santé sous-jacents ou si vous êtes plus âgé, consultez votre professionnel de la santé pour savoir si les médicaments préventifs (par ex. Evusheld) et les traitements (p. ex. Paxlovid, Tamiflu) qui vous conviennent.
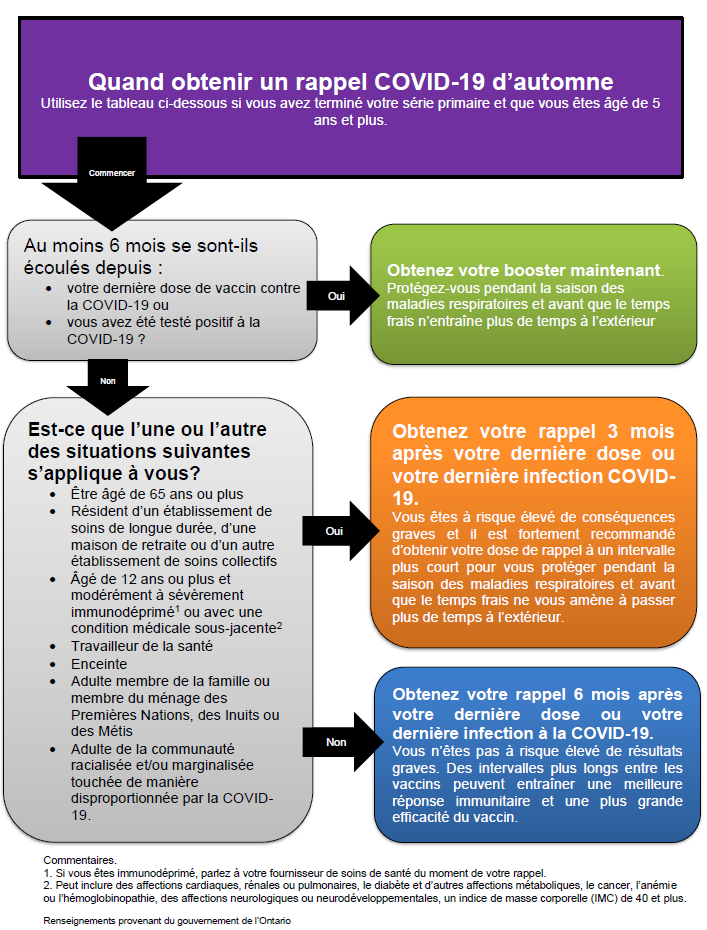
Vous trouverez ci-joint un tableau qui aide à déterminer quand vous devriez obtenir une piqûre de rappel.
Pour toute question, contactez Anthony, Dan ou Trish
Mises à jour – 8 septembre 2022
Mises à jour – 19 janvier 2022
Variante Omicron et planification d’entreprise – 11 janvier 2022
Questions et réponses – variant Omicron – 10 janvier 2022
L’admissibilité au rappel de vaccin est passée à trois mois. – 17 décembre 2021
Il y a deux éléments principaux qui sont entrés en ligne de compte :
- En ce qui concerne le variant Delta, il existait déjà des preuves que l’immunité et l’efficacité du vaccin contre l’infection diminuaient lentement après les deux premières doses, ce qui, au bout de six mois, avait une forte incidence sur les taux d’infection dans une collectivité. Il existe de nombreuses preuves que les doses de rappel restaurent des niveaux très élevés d’immunité et d’efficacité du vaccin.
- Pour ce qui est d’Omicron, les premières données démontrent que deux doses d’ARNm ou de vaccin AstraZeneca sont susceptibles d’offrir très peu de protection contre l’infection, sauf dans les premiers mois après la vaccination (lorsque les niveaux d’anticorps sont très élevés), mais que des niveaux élevés de protection sont restaurés en administrant une dose de rappel. Avec l’apparition d’Omicron, qui se propage rapidement, il est urgent d’administrer le plus de vaccins de rappel possible, le plus rapidement possible, pour essayer d’atténuer sa propagation. Ce n’est plus un choix viable d’attendre six mois pour un rappel, car nous avons besoin d’une protection supplémentaire pour faire face à la propagation d’Omicron, sachant que dans la dernière partie des six mois, les gens n’auront plus de protection optimale.
Variant Omicron préoccupant
Mise à jour – 9 décembre 2021
Depuis que la précédente foire aux questions a été communiquée, d’autres renseignements ont été dévoilés concernant le variant Omicron.
FAQ de la COVID-19 en date du 4 novembre 2021
Voici les dernières informations sur les activités et les réponses de B&M en lien à la COVID-19 et présentées sous forme de Foire aux questions (FAQ). De nouvelles questions et réponses ont été ajoutées ci-dessous. Vous trouverez également des réponses mises à jour aux questions précédemment soumises, affichées en italique, dans la section FAQ précédente.
« L’information contenue dans cette page ne constitue pas des conseils médicaux ni des recommandations de traitements. Veuillez communiquer avec votre fournisseur de soins de santé en cas de préoccupations. »
L’information contenue dans cette page ne constitue pas des conseils médicaux ni des recommandations de traitements. Veuillez communiquer avec votre fournisseur de soins de santé en cas de préoccupations.
Vaccination des enfants contre la COVID-19 : ce que nous savons jusqu’à maintenant – 4 novembre, 2021
Les vaccins contre la COVID-19 ont déjà été approuvés pour les adolescents de 12 ans et plus, et Santé Canada et la FDA examinent actuellement les données tirées d’essais sur le vaccin réalisés auprès d’enfants âgés de 5 à 11 ans. L’approbation de ces vaccins pour les enfants de ce second groupe d’âge devrait venir dans les jours ou semaines à venir pour les deux pays.
Données publiées concernant le vaccin Pfizer-BioNTech, qui a été étudié chez plus de 1 500 enfants âgés de 5 à 11 ans. La dose de vaccin utilisée était de 10 microgrammes, soit le tiers de la dose utilisée pour les adultes. Les données montrent que le vaccin a été bien toléré et a produit une réponse immunitaire et des effets secondaires comparables à ceux observés dans une étude réalisée auprès de personnes âgées de 16 à 25 ans. Les réactions les plus courantes étaient la fatigue, les maux de tête, les douleurs musculaires et les frissons. Aucun cas de myocardite ni de péricardite n’a été observé pendant la période de vaccination sur une période allant jusqu’à environ 3 mois de suivi. L’efficacité du vaccin contre la forme symptomatique de la COVID-19 confirmée en laboratoire et survenant au moins 7 jours après la deuxième dose était d’environ 91 %.
Pourquoi les enfants doivent-ils recevoir le vaccin contre la COVID-19?
Jusqu’à tout récemment, le taux d’infection par la COVID-19 chez les enfants était relativement faible, et la plupart des enfants infectés ne présentaient que des symptômes légers, voire aucun symptôme. Cependant, certains enfants présentent une maladie grave et peuvent nécessiter une hospitalisation. Au Canada, les données cumulatives au 1er octobre 2021 indiquent que les enfants âgés de 0 à 19 ans représentaient 20 % des cas d’infection, mais des proportions beaucoup plus faibles d’hospitalisation (2,0 %), d’admission en unité de soins intensifs (1,2 %) et de décès (0,1 %). Malheureusement, au cours des derniers mois, la proportion d’enfants infectés par la COVID-19 a augmenté. En plus de la forme aiguë de la COVID-19, les enfants peuvent développer une complication rare après une infection par le SARS-CoV-2 connue sous le nom de syndrome inflammatoire multisystémique chez les enfants (SIME).
Les enfants atteints de certaines maladies chroniques sous-jacentes courent un risque accru de contracter la forme grave de la COVID-19. On rapporte que 39 % des enfants admis à l’hôpital en raison de la COVID-19 présentaient au moins une comorbidité sous-jacente, le plus souvent une encéphalopathie chronique, l’obésité, l’asthme, une maladie pulmonaire chronique autre que l’asthme, l’épilepsie ou des troubles neurodéveloppementaux. D’ailleurs, l’obésité, les affections neurologiques chroniques et les maladies pulmonaires chroniques autres que l’asthme ont été associées à une forme plus grave de la COVID-19. D’autres données de surveillance canadiennes indiquent que la proportion de cas de COVID-19 chez les patients hospitalisés ou admis dans une unité de soins intensifs est 4 à 5 fois plus élevée chez les personnes de 12 ans et plus présentant une immunodéficience que dans la population générale.
Outre les risques pour la santé physique que l’infection pose, la pandémie de COVID-19 et l’intervention de la santé publique ont eu des effets indirects importants sur la santé des enfants. Les perturbations de la routine familiale, de l’école et d’autres activités pédagogiques, du jeu et du sport, ainsi que la séparation d’avec les amis, les grands-parents et les autres membres de la famille proche affectent la santé mentale des enfants et des adolescents au Canada, comme en témoignent les troubles de l’alimentation, l’anxiété, la dépression et la consommation problématique de substances.
Les enfants peuvent également transmettre l’infection par le SARS-CoV-2 à d’autres personnes, ce qui peut présenter un risque pour les adultes de leur famille et de leur collectivité, en particulier si ces adultes sont âgés ou présentent eux-mêmes des problèmes de santé sous-jacents.
La vaccination des enfants contre la COVID-19 réduira le risque d’infection et de complications liées à l’infection chez les enfants, et réduira le risque qu’un enfant transmette l’infection aux adultes de son entourage. Il s’agit d’une étape essentielle pour aider les enfants et leurs familles à « revenir à la normale », puisqu’elle contribuera à rendre nos collectivités plus sûres pour tous. Les données disponibles à ce jour montrent que le vaccin contre la COVID-19 est sûr et efficace chez les enfants, et qu’il est associé à des effets secondaires légers et relativement mineurs.
Vaccins de rappel contre la COVID-19 – 4 novembre, 2021
Des doses de rappel du vaccin contre la COVID-19 sont envisagées ou proposées dans de nombreuses collectivités. Celles-ci se distinguent des « troisièmes doses » qui sont offertes depuis plusieurs mois pour les personnes immunodéprimées dont la réponse à la série initiale de deux doses de vaccin ne serait pas optimale. En effet, les doses de rappel sont destinées à compenser la lente diminution de l’immunité qui se produit sur une période de plusieurs mois après la vaccination.
D’après les données connues à ce jour, les doses de rappel sont sûres et bien tolérées. Il est clairement prouvé que l’administration d’une dose de rappel entraîne une réduction marquée du risque d’infection et de maladie grave, en plus de la diminution du risque suivant les deux premières doses du vaccin.
Le 29 octobre 2021, le Comité consultatif national de l’immunisation (CCNI) a mis à jour ses recommandations concernant les doses de rappel :
- Les populations présentant le risque le plus élevé de baisse de la protection après une série vaccinale primaire et le risque le plus élevé d’une maladie sévère due à la COVID-19 devraient se voir proposer une dose de rappel d’un vaccin à ARNm contre la COVID-19 au moins 6 mois après l’achèvement de la série vaccinale primaire. Ces populations comprennent :
- les adultes résidant dans des établissements de soins de longue durée ou d’autres milieux de vie collectifs qui offrent des soins de santé aux aînés (conformément à la recommandation du CCNI datée du 28 septembre 2021);
- les adultes âgés de 80 ans et plus.
- D’autres principales populations susceptibles de présenter un risque accru d’une baisse de la protection au fil du temps depuis la vaccination, un risque accru de la maladie sévère ou qui sont essentielles au maintien de la capacité des systèmes de santé puissent se voir proposer une dose de rappel d’un vaccin à ARNm contre la COVID-19 au moins 6 mois après l’achèvement de la série vaccinale primaire. Ces populations comprennent :
- les adultes âgés de 70 à 79 ans;
- les personnes ayant reçu deux doses du vaccin Vaxzevria ou COVISHIELD d’AstraZeneca ou une dose du vaccin de Janssen;
- les adultes vivant dans des communautés des Premières Nations, des Inuits et des Métis ou en provenant;
- les travailleurs de santé de première ligne qui ont un contact direct en personne avec des patients et dont l’intervalle de vaccination entre les deux doses a été très court.
L’application de ces recommandations peut varier selon les provinces. Par exemple, le 26 octobre 2021, la Colombie-Britannique a annoncé la disponibilité des vaccins de rappel à partir du 1er novembre 2021 pour les personnes âgées de plus de 70 ans et les Autochtones de plus de 12 ans, les résidents de centres de vie autonome, les bénéficiaires de soins à domicile, les travailleurs de la santé qui ont reçu leurs deux premières doses dans un délai rapproché (moins de 42 jours entre la première et la deuxième dose) et les personnes vivant dans des communautés autochtones rurales et éloignées. À compter de janvier 2022, tous les autres résidents de la Colombie-Britannique pourront recevoir une dose de rappel de 6 à 8 mois après leur deuxième dose.
Aux États-Unis, les vaccins de rappel sont offerts pour :
- les personnes ayant reçu le vaccin Pfizer-BioNTech ou le vaccin Moderna, au moins 6 mois après la deuxième dose :
- les personnes âgées de 65 ans ou plus;
- les personnes âgées de 18 ans et plus qui vivent dans des établissements de soins de longue durée;
- les personnes âgées de 18 ans et plus qui ont des affections sous-jacentes;
- les personnes âgées de 18 ans et plus qui travaillent ou vivent dans des environnements à haut risque;
- les personnes âgées de 18 ans et plus ayant reçu le vaccin Johnson & Johnson, au moins 2 mois après la deuxième dose.
À mesure que d’autres données concernant l’efficacité des vaccins dans la prévention des infections et des complications graves comme l’hospitalisation ou le décès seront connues, les recommandations concernant les doses de rappel pourront changer pour refléter les meilleures données probantes disponibles. De plus amples renseignements suivront.
Les vaccins de rappel – 18 octobre, 2021
Plusieurs pays ont commencé à administrer une troisième dose de vaccin contre la COVID‑19 à certains groupes de population. Les données recueillies à ce jour indiquent que les troisièmes doses de vaccins à ARNm sont sûres et efficaces pour augmenter le taux d’anticorps, du moins à court terme. À ce jour, ce sont les vaccins existants – et non des vaccins modifiés – qui ont servi pour les rappels (plusieurs vaccins modifiés sont actuellement à l’étude pour renforcer la réponse immunitaire aux nouveaux variants du SRAS‑CoV‑2).
La décision d’administrer des doses de rappel se fonde sur la diminution graduelle observée au fil du temps de la protection que confèrent les vaccins contre la forme symptomatique de la COVID‑19, une diminution corrélée avec une augmentation progressive du taux d’infection chez les personnes entièrement vaccinées. Cet effet est plus prononcé dans certains groupes, notamment les personnes âgées et les immunodéprimés.
Il faut noter que la protection contre les formes graves de la COVID‑19 (symptômes graves, hospitalisation et décès) que confèrent les vaccins à ARNm à deux doses et le vaccin à dose unique de Johnson & Johnson n’a pas diminué de manière significative au fil du temps et, en ce qui concerne les vaccins à ARNm, reste très élevée.
Au Canada, le Comité consultatif national de l’immunisation (CCNI), un groupe d’experts indépendant qui conseille Santé Canada, a récemment recommandé que soit proposée au moins six mois après la première vaccination une dose de rappel d’un vaccin à ARNm aux résidents d’établissements de soins de longue durée et aux aînés vivant dans d’autres milieux de vie collectifs. En outre, plusieurs provinces ont commencé à administrer des doses de rappel à des groupes à risque. Par exemple, en Ontario, les clientèles ci-dessous peuvent recevoir une dose de rappel deux mois après la première vaccination complète :
- Personnes greffées, y compris receveurs d’une greffe d’organe solide ou d’une greffe de cellules souches hématopoïétiques
- Personnes recevant un traitement actif pour une tumeur solide
- Personnes recevant un traitement avec un agent anti-CD20 couramment utilisé pour des affections telles que la sclérose en plaques, la polyarthrite rhumatoïde, la leucémie, les lymphomes, etc.
- Personnes recevant un traitement actif par l’une des catégories suivantes de traitement immunosuppresseur : traitements anti-lymphocytes B (anticorps monoclonaux ciblant le CD19, le CD20 et le CD22), corticostéroïdes généraux à fortes doses, agents alcoylants, antimétabolites ou inhibiteurs du facteur de nécrose tumorale (TNF) et autres agents biologiques fortement immunosuppresseurs
- Personnes recevant un traitement actif pour des troubles hématologiques malins, dont la chimiothérapie, les thérapies ciblées et l’immunothérapie pour la LMA, la LMC, la LLA, la LLC, etc.
- Personnes recevant une thérapie par lymphocytes T à récepteur antigénique chimérique (CAR-T)
- Personnes présentant un déficit immunitaire primaire modéré ou grave tel que le syndrome de Di George ou le syndrome de Wiskott-Aldrich
- Personnes porteuses d’une infection par le VIH non traitée de stade 3 ou avancée et personnes atteintes du SIDA
Aux États-Unis, la Food and Drug Administration (FDA) a récemment autorisé les doses de rappel du vaccin Pfizer-BioNTech pour :
- les personnes de 65 ans et plus;
- les personnes de 18 à 64 ans présentant un fort risque de développer une forme grave de la COVID‑19;
- les personnes de 18 à 64 ans présentant un fort risque de développer des complications ou une forme grave de la COVID‑19 en raison d’une exposition fréquente au SRAS-CoV-2 liée à l’exercice de leur profession ou à leur situation.
Les recherches se poursuivant sur l’efficacité à long terme des vaccins contre la COVID-19 et l’impact des doses de rappel, il faut s’attendre à ce que les recommandations concernant les doses de rappel évoluent en fonction de l’avancement des connaissances scientifiques.
Le nom des vaccins
Parallèlement aux autorisations complètes accordées par la Food and Drug Administration (FDA) et par Santé Canada, les fabricants de vaccins sont désormais légalement autorisés à commercialiser les vaccins sous un nom commercial. Remarquons que le changement n’affecte pas les vaccins eux-mêmes, mais seulement leur étiquette, qui contient désormais le nom commercial du vaccin en plus de son nom générique.
Noms commerciaux des vaccins :
- Vaccin Pfizer-BioNTech : Comirnaty
- Vaccin Moderna : Spikevax
- Vaccin AstraZeneca : Vaxzevria, Covishield
- Vaccin Johnson & Johnson : aucune désignation commerciale pour l’instant
Le passeport vaccinal
Au cours des derniers mois, les provinces canadiennes ont toutes annoncé leur intention de mettre en place des programmes de preuves de vaccination, communément appelés « passeports vaccinaux », et c’est déjà chose faite dans une grande partie du pays. À quelques différences près d’une province à l’autre, on exige de toute personne de 12 ans et plus de fournir une preuve de vaccination pour accéder à un lieu non essentiel (par exemple, restaurants, bars, lieux où se déroulent des événements sportifs, cinémas, salles d’entraînement), mais pas pour accéder à un service essentiel (par exemple, épiceries, lieux de culte, entreprises offrant des soins personnels). La preuve de vaccination peut prendre la forme d’une attestation de vaccination en format électronique ou papier (selon la province et le stade de mise en œuvre du programme). Les programmes prévoient généralement une exemption pour les personnes ne pouvant être vaccinées contre la COVID‑19 en raison d’une contre-indication. Comme, à l’heure actuelle, les personnes non vaccinées jouent un rôle disproportionné dans la propagation de la COVID‑19, la mise en œuvre de ces programmes contribuera à réduire le risque de transmission dans les lieux où une preuve de vaccination est requise.
Le variant Mu
Le variant Mu est une souche du SRAS‑CoV‑2 qui a été identifiée pour la première fois en Colombie, au début de l’année. Depuis, il s’est répandu dans de nombreux pays. Le variant Mu a été désigné « variant à suivre » par l’Organisation mondiale de la santé, car il présente des modifications associées à un risque de réduction de l’efficacité des vaccins – des observations suggèrent que les anticorps développés pour lutter contre les autres souches du SRAS‑CoV‑2 seraient moins efficaces contre le variant Mu. Malgré l’inquiétude suscitée par ce variant, il est important de noter qu’en dehors de la Colombie et de l’Équateur, la prévalence du variant Mu reste très faible (moins de 0,5 % des cas au Canada). Le variant Delta reste la souche prédominante au Canada et aux États-Unis à l’heure actuelle.
Informations des CDC (États-Unis) concernant les rappels – 28 septembre 2021
Questions et réponses du Dr Levine – 9 septembre 2021
CBO – FAQ en ligne sur la COVID-19 avec le Dr Levine
Banque de questions principales (27 juillet 2021)
Résumé de l’efficacité estimée (22 juin 2021)
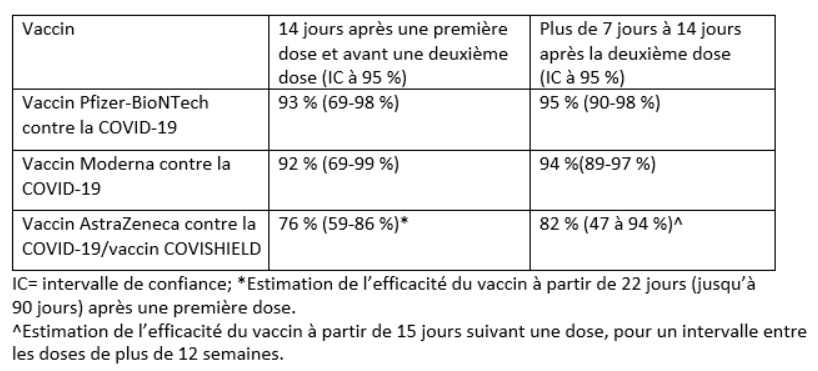
J’ai entendu dire que l’efficacité du vaccin d’Astra-Zeneca est d’environ 85 % après deux doses tandis que l’efficacité des deux autres vaccins est de plus de 95 %. Si on reçoit le vaccin Pfizer ou Moderna comme deuxième dose alors qu’on a reçu une le vaccin d’Astra-Zeneca comme première dose, est-ce que l’efficacité change? Si oui, à quel point s’améliore-t-elle?
Dans le cadre d’une récente mise à jour, le ministère de la Santé de l’Ontario a fourni ce résumé de l’efficacité estimée des vaccins contre la COVID-19 dont l’usage est autorisé à l’heure actuelle au Canada, sur la base des données probantes à ce jour.
Pour ce qui est de la possibilité que l’efficacité change si l’on reçoit un vaccin différent comme deuxième dose, nous attendons toujours des preuves relativement aux effets des calendriers de vaccination mixte sur la réponse immunitaire et le risque d’infection d’un essai en cours au Royaume-Uni. Ces données devraient être publiées d’ici la fin de juin 2021. Des données recueillies dans le cadre d’études de plus petite envergure en Espagne et en Allemagne suggèrent que le fait de combiner divers vaccins pourrait produire une réponse immunitaire améliorée.
Le 17 juin 2021, le CCNI (Comité consultatif national de l’immunisation, un groupe d’experts indépendants qui conseille Santé Canada), a publié la déclaration suivante : « Un vaccin à ARNm est désormais privilégié comme deuxième dose pour les personnes ayant reçu une première dose du vaccin d’AstraZeneca/COVISHIELD, sur la base des données probantes émergentes d’une réponse immunitaire potentiellement meilleure avec ce calendrier de vaccination mixte et pour atténuer le risque potentiel de TTIV associé aux vaccins à vecteur viral. Les personnes qui reçoivent deux doses du vaccin d’AstraZeneca/COVISHIELD peuvent être assurées d’avoir une bonne protection contre la COVID-19 et une très bonne protection contre les maladies sévères et les hospitalisations ».
De plus amples renseignements vous seront transmis à ce sujet d’une grande importance au fur et à mesure de l’émergence de nouvelles données probantes!